呼吸机相关性肺炎(VAP)常见问题与解答
2025-07-11
博客
呼吸机相关性肺炎(VAP)是一种肺实质的院内感染,发生在气管插管和机械通气 48 小时后。在重症监护病房中,VAP是最常见的院内感染,累及 20%~36%的危重症患者。呼吸机肺炎发生率波动于 2~16例次/1000呼吸机日,具体受诊断标准、预防措施、患者基础状态及地域差异等因素影响。
一、VAP的高危因素有哪些?
多位学者指出下列为呼吸机获得性肺炎(VAP)危险因素:气管切开术、住院时长、高龄、创伤患者、术后患者、烧伤患者、手术时间延长、吸烟史、低血清白蛋白浓度、美国麻醉医师协会体质状况分级系统高分值、APACHE II评分>20分、急性呼吸窘迫综合征、肺损伤、慢性阻塞性肺病、上呼吸道定植、鼻窦炎、氧合指数<200 mmHg、口咽部定植、气管导管表面及管腔内生物膜形成、机械通气时长、呼吸机回路频繁更换、未使用热湿交换湿化器、仰卧位、频繁再插管、肠内营养、多次中心静脉置管、导管相关感染、麻痹剂、既往广谱抗生素使用史以及转出ICU的患者[1]。气管内插管是引发呼吸机相关性肺炎的主要风险因素。
二、为什么气管内插管是引发vap的主要风险因素?
气管内插管(ETT)是呼吸机获得性肺炎(VAP)的重要危险因素,因为它破坏了上呼吸道的天然防护屏障,建立了与气管-支气管树的直接通道[2,3]。ETT的高容积低压保护袖囊虽可减少大量误吸,但无法完全阻止来自口咽、鼻窦及胃内积聚分泌物的微量误吸。袖囊可能因漏气、移位或出现褶皱而失去密封作用,使分泌物渗漏至套囊下方,造成隐匿性吸入。同时,ETT阻碍声门关闭,易形成细菌生物膜,生物膜在导管移动或吸痰时可脱落,进一步增加感染风险。
呼吸机相关性肺炎(VAP)还与细菌生物膜形成相关——95%的机械通气患者气管导管表面均存在生物膜[3]。该生物膜作为感染性病原体的储库,可脱落进入远端气道并最终导致VAP。生物膜在插管后数小时内即可形成,且通常先于VAP发生[4]。机械通气持续时间越长,VAP发生风险越高[5]。
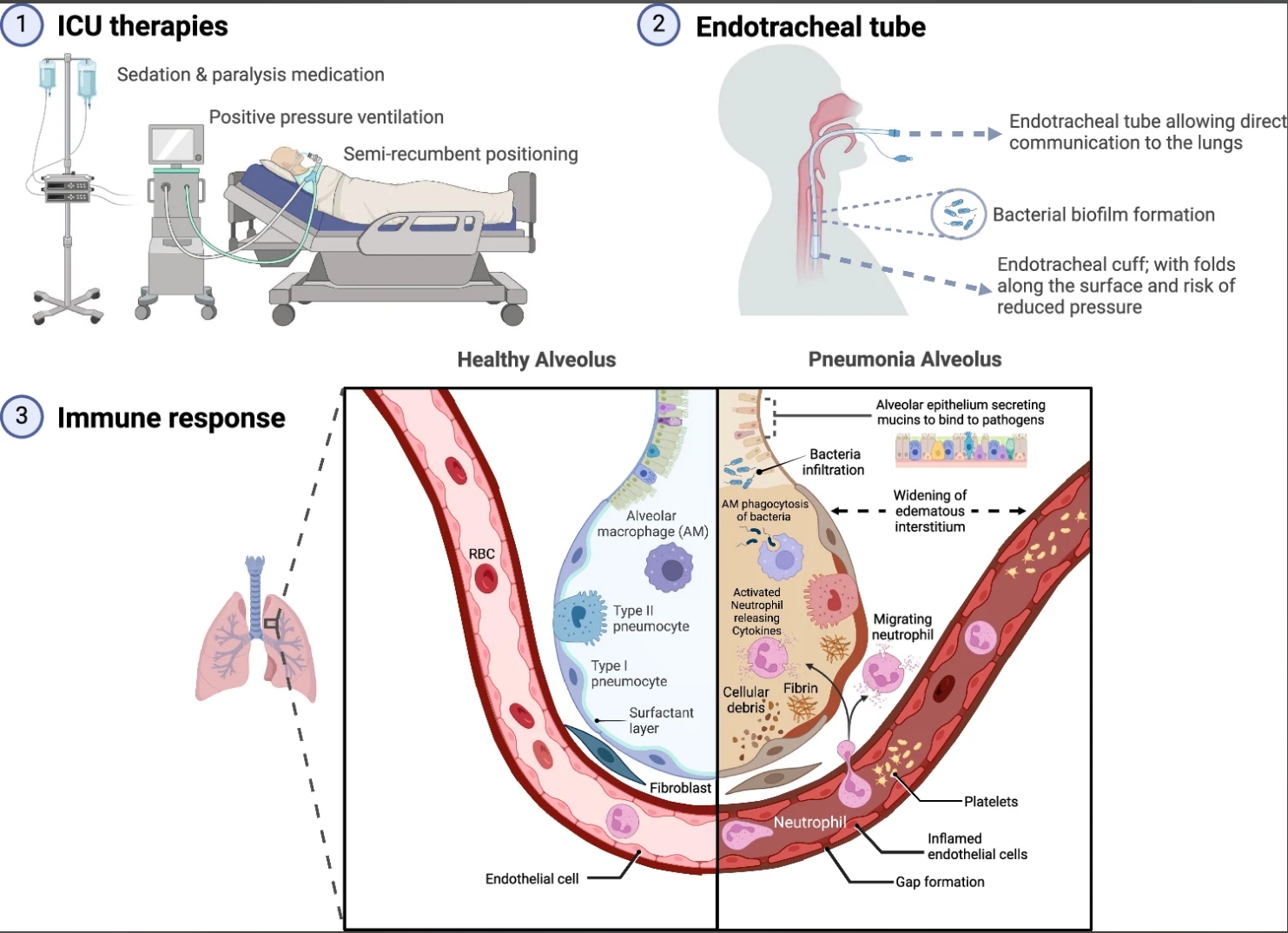
① 与ICU治疗相关的外部因素包括机械通气、镇静及肌肉松弛剂的使用,以及半仰卧体位;
②气管内导管阻碍声门关闭,并为肺部提供了与外界直接相通的通道,使来自鼻窦和口咽部的分泌物可能发生微量误吸。气管内袖囊可能出现漏气、移位或形成小褶皱,从而使积聚的分泌物渗漏。此外,气管导管周围易形成细菌生物膜,当导管移动或吸痰时,生物膜可能脱落并进入下呼吸道;
③当病原体入侵时,肺泡巨噬细胞和中性粒细胞通过免疫和炎症反应,可导致肺泡发生炎症、水肿和感染。
三、VAP 有什么体征和症状
接受机械通气的患者常需使用镇静剂,多无法主动表达症状,导致肺炎的典型临床表现常被掩盖或难以识别。最具诊断意义的体征包括发热或低体温、新出现的脓性痰液以及低氧血症(动脉血氧分压显著降低)。需注意的是,这些表现可能与气管支气管炎高度重叠,需结合影像学及实验室检查进一步鉴别。
四、VAP 的常见病原体是什么?
革兰氏阴性菌(最普遍)[6]:克雷伯菌、不动杆菌、假单胞菌、大肠杆菌和其他肠杆菌科。
革兰氏阳性菌:金黄色葡萄球菌和肠球菌。
真菌:念珠菌定植也很常见。
五、非药物预防措施有哪些?
根据 INICC(国际感染控制联合会)开展的 11 项研究显示,采用包含六个步骤、八项具体措施的多维干预模式,在低收入和中等收入国家显著降低了呼吸机相关性肺炎(VAP)的发生率[7]。该八项干预措施包括:
提高手卫生依从性;
对无禁忌症患者每日评估是否具备拔管条件;
将气管套囊压力维持在最低封闭压力(通常约20 cmH2O);
尽量缩短机械通气时间;
尽量缩短 ICU 住院时间;
将患者床头抬高至 30°–45°;
提供带牙刷的口腔护理;
防止呼吸机冷凝水进入患者呼吸道。
该方案在拉丁美洲、亚洲、东欧及中东 35 个国家的 374 个 ICU 中推广实施。监测期间,共纳入 174,987 名患者,累计 1,201,592 个患者日,机械通气天数 463,592 天。干预后,VAP 发生率在 39 个月内显著持续下降 66%。
六、不常规推荐或不推荐的措施有哪些?
选择性消化道去污染和选择性口咽部去污染(谨慎使用)[8]
镀银气管导管(不常规推荐)[8]
频繁气囊压力监测(不常规推荐)[8,9]
使用益生菌(有条件限制性推荐)[9]
氯己定口腔护理(有条件限制性推荐)[7,9]
呼吸机相关肺炎(VAP)是重症监护中的严峻挑战,其诊断困难重重:症状常与基础疾病重叠,病原体培养耗时长且易受污染影响,缺乏快速可靠的“金标准”。患者本身病情危重,一旦发生VAP,死亡率可高达20%-30%[10]。因此,积极预防是重中之重,是降低VAP发生率和死亡率最有效、最关键的“生命线”。
[1].Klompas, M∙Branson, R∙Cawcutt, K … Strategies to prevent ventilator-associated pneumonia, ventilator-associated events, and nonventilator hospital-acquired pneumonia in acute-care hospitals: 2022 Update Infect Control Hosp Epidemiol. 2022; 43:687-713
[2].Hunter, J. D. Ventilator associated pneumonia. Bmj 344, e3325 (2012).
[3].Mietto, C., Pinciroli, R., Patel, N. & Berra, L. Ventilator associated pneumonia: evolving definitions and preventive strategies. Respir. Care 58, 990–1007 (2013).
[4].Adair, C. G. et al. Implications of endotracheal tube biofilm for ventilator-associated pneumonia. Intensive Care Med. 25, 1072–1076 (1999).
[5].Wu, D., Wu, C., Zhang, S. & Zhong, Y. Risk factors of ventilator-associated pneumonia in critically III patients. Front Pharm. 10, 482 (2019).
[6].Howroyd, F., Chacko, C., MacDuff, A. et al. Ventilator-associated pneumonia: pathobiological heterogeneity and diagnostic challenges. Nat Commun 15, 6447 (2024).
[7].Rosenthal VD, Memish ZA, Bearman G. Preventing ventilator-associated pneumonia: A position paper of the International Society for Infectious Diseases, 2024 update. Int J Infect Dis. 2025 Feb;151:107305. doi: 10.1016/j.ijid.2024.107305. Epub 2024 Nov 16. PMID: 39551087.
[8].胡必杰.医院感染预防与控制标准操作规程第2版.上海科学技术出版社,2019.
[9].Klompas M, Branson R, Cawcutt K, Crist M, Eichenwald EC, Greene LR, Lee G, Maragakis LL, Powell K, Priebe GP, Speck K, Yokoe DS, Berenholtz SM. Strategies to prevent ventilator-associated pneumonia, ventilator-associated events, and nonventilator hospital-acquired pneumonia in acute-care hospitals: 2022 Update. Infect Control Hosp Epidemiol. 2022 Jun;43(6):687-713. doi: 10.1017/ice.2022.88. Epub 2022 May 20. PMID: 35589091; PMCID: PMC10903147.
[10].Cook D (2000). “Ventilator associated pneumonia: perspectives on the burden of illness”. Intensive Care Medicine. 26 (Suppl 1): S31-7.
分享文章
标签
最新消息

世界手卫生日|1900次观察:手卫生“五个时刻”执行率仅17%
在医院感染防控工作中,手卫生是所有防控措施的基础与起点,更是守护医患安全的第一道防线。世界卫生组织倡导的手卫生五个时...